Vai trò kỹ thuật mô và y học tái tạo trong chăm sóc sức khỏe
Kỹ thuật mô và y học tái tạo (Tissue Engineering & Regenerative Medicine) là một phần của khoa học kỹ thuật sinh học tập trung vào việc phát triển các phương pháp và công nghệ để tạo ra các cấu trúc mô tế bào nhân tạo có thể được sử dụng để thay thế hoặc tái tạo mô cơ thể. Trong quá trình này, các vật liệu sinh học, tế bào và các yếu tố tăng trưởng có thể được sử dụng để tạo ra các cấu trúc mô mới, như da, xương, sụn, hoặc các cấu trúc mô khác. Bằng cách tạo ra các cấu trúc mô tế bào nhân tạo cá nhân hóa, các mô kỹ thuật được tạo ra cho phép giảm nguy cơ từ chối và phản ứng miễn dịch, tăng cường tính tương thích với cơ thể do sử dụng chính tế bào của bệnh nhân trong quá trình tái tạo mô. Sự phát triển của kỹ thuật mô đã mở ra cơ hội cho nghiên cứu và phát triển công nghệ mới, từ việc sử dụng kỹ thuật in 3D đến vật liệu sinh học và y tế kỹ thuật số. Kỹ thuật mô và y học tái tạo với tiềm năng ứng dụng lớn trong lĩnh vực cấy ghép tạng, mở ra những cơ hội mới đầy hứa hẹn trong việc cải thiện chăm sóc sức khỏe và chất lượng cuộc sống của con người.
Khởi đầu kinh ngạc về tiềm năng của kỹ thuật mô
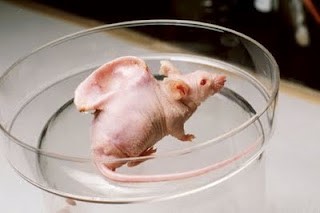
Vào cuối những năm 1990, bác sĩ Charles Vacanti, Joseph Vacanti và Bob Langer muốn tạo ra bộ phận cơ thể người trong phòng thí nghiệm ở Bệnh viện Massachusetts, Mỹ. Họ đã thử nghiệm với khung phân hủy sinh học để nuôi cấy mảnh sụn nhỏ có hình dáng của tai người và cấy tế bào sụn của bò lên đó; sau đó đặt tai dưới da lưng của một con chuột bị suy giảm miễn dịch [1]. Điều này bắt nguồn từ việc Joseph Vacanti nghe đồng nghiệp than phiền về khó khăn trong việc tạo ra đôi tai mới cho những bệnh nhân thiếu tai. Bức hình gợi lên hình ảnh của một con chuột với một “tai người” tạo hình từ một loại vật liệu tổng hợp sử dụng trong phẫu thuật thẩm mỹ phát triển trên lưng của nó được đặt tên là “The Vacanti Mouse“, tạo nên một cảm giác kỳ lạ và gây sốc đối với người xem (Hình 1). Câu chuyện về chú chuột Vacanti đã thu hút sự chú ý của công chúng và trở thành một biểu tượng của sự phát triển và tiềm năng của kỹ thuật mô, mặc dù cũng gây ra nhiều tranh cãi và tranh luận về đạo đức và khả năng áp dụng trong lĩnh vực y học và nghiên cứu.
Thành tựu đáng chú ý
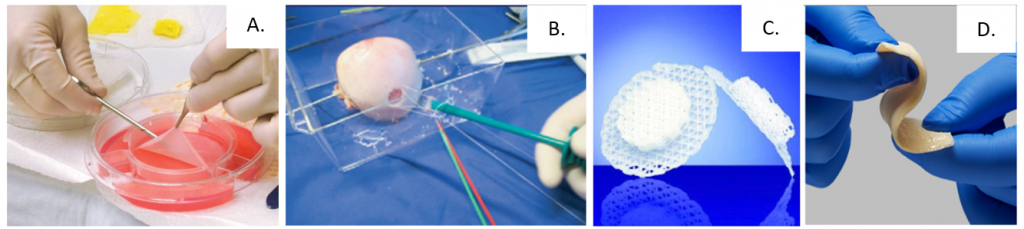
Cho đến nay, lĩnh vực kỹ thuật mô đã có những bước tiến nhảy vọt với một số sản phẩm đã cho phép ứng dụng trong y tế được Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) cấp phép (Hình 2). Một số sản phẩm đáng chú ý bao gồm điều trị vết thương lành tái tạo da và bệnh áp xe (Apligraft của công ty Organogenesis Inc), tái tạo da để điều trị vùng da bỏng (Epicel của công ty Vericel Corporation), tái tạo mô sụn ở khớp đầu gối (Matrix-Induced Autologous Chondrocyte Implantation MACI của công ty Verticel Coporation), tái tạo các chất để lấp các khe hở xương (Osteoplug và Osteomesh của công ty Osteopore) từ vật liệu in 3D PCL, tái tạo gân và dây chằng (GraftJacket của công ty Wright Medical Technology), v.v. [2]. Tuy nhiên đa phần các kết cấu kỹ thuật mô đều khá đơn giản dưới dạng tấm mỏng hoặc có kết cấu 3D đơn giản.
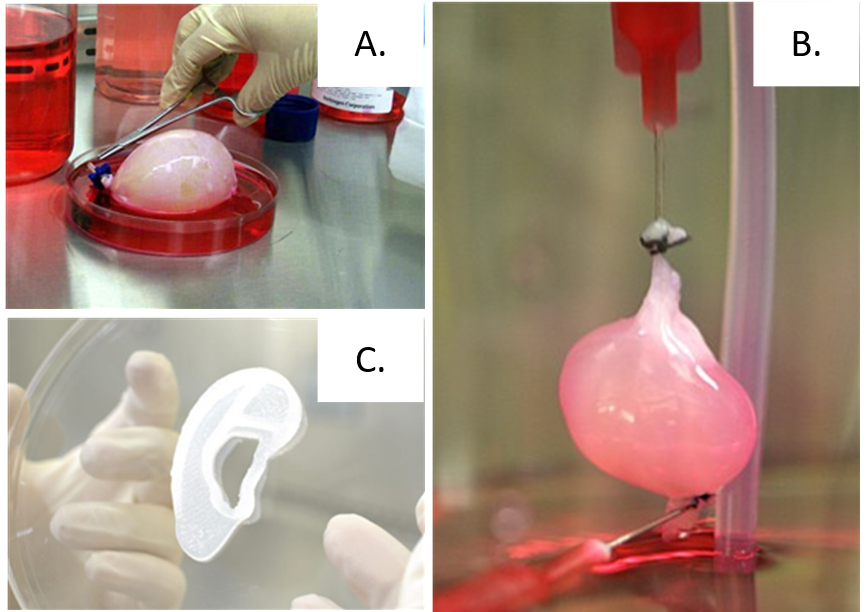
Một số thử nghiệm lâm sàng trên bệnh nhân và động vật đã được tiến hành và có những kết quả đáng ghi nhận (Hình 3). Năm 2006, bàng quang in 3D sinh học từ tế bào của bệnh nhân lần đầu tiên được thử nghiệm lâm sàng bởi nhà khoa học Anthony Atala và các cộng sự tại Wake Forest University Medical School, Winston-Salem, North Carolina [3]. Qua đó, tế bào cơ và tế bào từ lớp niêm mạc của bàng quang được nuôi trên một khung hình bàng quang phân hủy sinh học trong vòng hai tháng trước khi được cấy ghép vào bệnh nhân. Năm 2013, một số nhà khoa học đến từ bệnh viện Massachusetts General ở Boston đã công bố kết quả nghiên cứu trên tạp chí Nature với công trình tạo mô thận trong phòng thí nghiệm và thử nghiệm trên chuột [4]. Năm 2022, công ty 3DBio Therapeutics (3DBio) cùng bác sĩ phẫu thuật đầu ngành về dị tật tai đã tiến hành thử nghiệm tái tạo một bên vành tai cho một số bệnh nhân bị dị tật bẩm sinh do tai bị thiếu hoặc phát triển kém bằng phương pháp in 3D sinh học từ chính tế bào của bệnh nhân trên cơ sở cấu trúc 3D của tai được quét từ bên tai lành [5]. Các kết quả nghiên cứu lâm sàng đang tiếp tục được phân tích đánh giá để tối ưu quy trình hướng tới các sản phẩm ứng dụng.
Như vậy, các mô kỹ thuật được tạo ra như thế nào?
Kỹ thuật mô là lĩnh vực mà trong đó có sự kết hợp chặt chẽ của công nghệ tế bào, kỹ thuật vật liệu với các nhân tố sinh hóa, hóa lý phù hợp, nhằm phục hồi hoặc thay thế các chức năng trong cơ thể người. Như vậy, các mô kỹ thuật liên quan tới 3 thành phần chính bao gồm các tế bào được chọn lọc và thu nhận, khung sinh học (scaffold) có nguồn gốc tự nhiên hoặc ở dạng tổng hợp và các hoạt chất sinh học như protein và các nhân tố tăng trưởng (Hình 4).
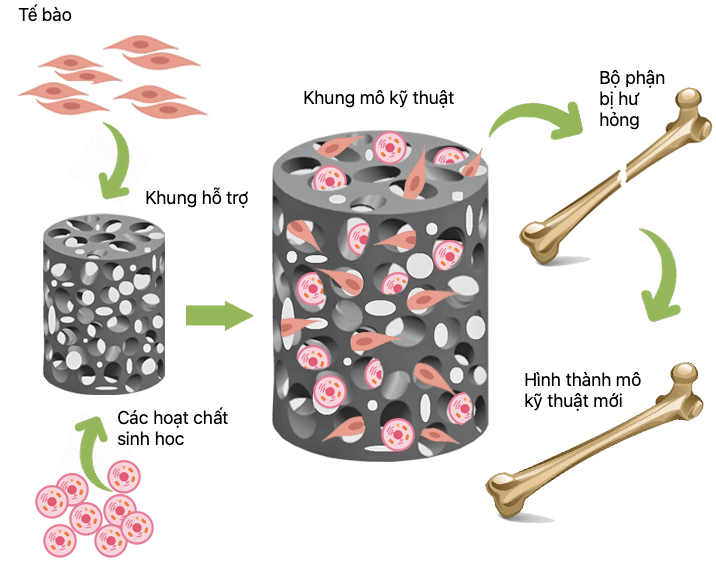
Trong ba thành phần kể trên, khung sinh học hay khung hỗ trợ 3D đóng vai trò rất quan trọng trong việc định hình cấu trúc, tạo cấu trúc nền cho tế bào bám dính và phát triển. Khung hỗ trợ rất đa dạng nhưng chủ yếu là từ nhựa (polymer) sinh học tự nhiên hay tổng hợp. Nếu các polymer sinh học tự nhiên có khả năng tương thích tế bào lớn thì polymer tổng hợp có thiết kế và cơ tính và tính linh hoạt cao vì thành phần và cấu trúc có thể được điều chỉnh cho phù hợp với các nhu cầu cụ thể. Khung hỗ trợ sẽ có kết cấu lỗ rỗng đảm bảo mức độ liên thông tối đa để tế bào có thể tiếp cận đến từng vị trí của khung cũng như đảm bảo cho việc trao đổi khí và dưỡng chất trong khung. Tuỳ từng dạng mô muốn tái tạo mà các loại tế bào cũng đa dạng như tế bào da, tế bào xương, tế bào sụn hoặc tế bào gốc. Tế bào được cấy ghép lên khung hỗ trợ sau khi tạo xong hoặc được in trực tiếp với khung hỗ trợ để có thể kiểm soát được sự phân bố trong khung. Các hoạt chất sinh học chính là các dưỡng chất để nuôi tế bào, giúp tế bào tăng trưởng và phát triển thành các mô. Các mô kỹ thuật sau khi được tạo xong có thể được nuôi cấy bên ngoài (in vitro) hoặc ngay bên trong cơ thể (in vivo) hoặc tại đúng vị trí của mô cần thay thế (in situ).
Vai trò của công nghệ in 3D trong chế tạo các mô kỹ thuật
Trước đây, các khung sinh học thường được tạo hình bằng một số phương pháp tạo khuôn truyền thống, trong đó hình dạng bên ngoài được tạo hình nhờ có khuôn, còn lỗ rỗng được tạo trong khuôn qua một số phương pháp phổ biến như dùng bọt khí (gas foaming), dùng muối rửa trôi (salt leaching) và làm khô lạnh (freeze drying). Ưu điểm của các phương pháp này là tạo hình nhanh chóng nhưng có giới hạn về hình dạng và khả năng kiểm soát lỗ rỗng cũng như cấu trúc, do đó không phù hợp với tính cá nhân hóa của các sản phẩm mô kỹ thuật.
Với ưu điểm nổi bật là tính cá nhân hóa cao, kiểm soát cấu trúc tốt có khả năng tạo hình phức tạp từ nhiều loại vật liệu, công nghệ in 3D thể hiện tiềm năng nổi trội để tạo hình các mô hình 3D phục vụ cho kỹ thuật mô. Hiện nay có ba phương pháp chính để tạo thành các mô kỹ thuật sử dụng công nghệ in 3D bao gồm in vật liệu sinh học tạo các khung đỡ (biomaterial printing), in mực sinh học (bio-ink printing) [6] và in tế bào không sử dụng khuôn (scaffold free printing) [7] (Hình 5). Trong ba phương pháp này, phương pháp in sinh học sử dụng 2/nhiều đầu in phổ biến hơn cả, cho phép tạo ra các mô kỹ thuật đáp ứng đặc điểm của các mô thực tế. Với dạng in vật liệu sinh học là nhựa nhiệt dẻo phân hủy sinh học như polycaprolacton (PCL) hay poly(lactic-co-glycolic acid) (PLGA)/các composite của nó, thường áp dụng trong kỹ thuật mô cứng như mô xương hay mô sụn, các công nghệ in trên cơ sở FDM (Fused Deposition Modelling – ép đùn nhựa nhiệt dẻo nóng chảy) thích ứng với nhiều dạng vật liệu từ dây, bột đến hạt được sử dụng phổ biến để tạo hình [8]. Với dạng in mực in sinh học thì có hai nhóm chính là (1) đùn mực in sinh học liên tục thành dòng (extrusion bioprinting) được dẫn động bằng động cơ đùn qua trục vít, sử dụng nguồn khí nén hay dạng đẩy piston; (2) tạo các hạt/giọt vật liệu (drop-based bioprinting) bao gồm công nghệ in phun 3D mực in sinh học (ink-jet bioprinting) tạo hình trên cơ sở phun các hạt mực in sinh học thành từng lớp, công nghệ in 3D sử dụng các van siêu nhỏ (microvalve-based bioprinting) trên cơ sở bắn các hạt mực in sinh học nhờ việc đóng tắt các van dạng micro hay in 3D sinh học dựa trên tia laser (laser-based bioprinting – dùng ánh sáng laser để kiểm soát việc tạo hình từng hạt mực in sinh học) [6]. Mỗi công nghệ in 3D sinh học có ưu nhược điểm và phạm vi ứng dụng riêng với từng loại vật liệu sinh học và mực in sinh học. Các nhà khoa học cần xây dựng phương pháp đánh giá và lựa chọn công nghệ in phù hợp cho từng loại mô kỹ thuật, vật liệu cụ thể để đạt được hiệu quả tạo hình và đảm bảo chất lượng.
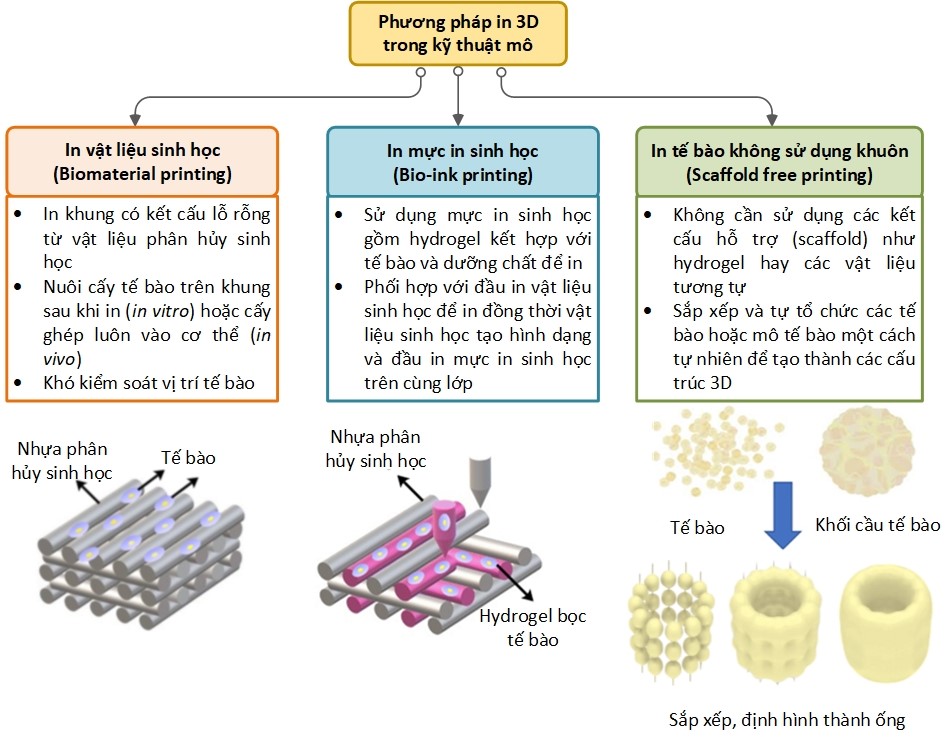
Và ở Việt Nam …
Ở Việt Nam, trước đây các nhà nghiên cứu chỉ chủ yếu tập trung vào việc phát triển vật liệu sinh học dùng trong kỹ thuật mô, đánh giá tính tương thích sinh học, hoặc tạo ra các lớp màng mỏng 2D điều trị vết thương. Trong thời gian gần đây, một số dự án nghiên cứu về lĩnh vực kỹ thuật mô có cơ hội phát triển mạnh mẽ hơn trên nhiều phương diện. Dự án “Thiết kế và chế tạo máy in sinh học 3D tích hợp để đặt nền móng cho các nghiên cứu công nghệ mô tại Việt Nam” do Quỹ đổi mới sáng tạo Vingroup (VinIF) do TS. Phùng Xuân Lan chủ nhiệm, Trường Cơ khí, Đại học Bách khoa Hà Nội chủ trì, tập trung chủ yếu vào phát triển máy in 3D sinh học tích hợp nhiều đầu in cho phép in nhiều loại vật liệu từ nhựa phân hủy sinh học, composite đến mực in sinh học tích hợp tế bào sống. Trong dự án này, 3 phương pháp in vật liệu phân hủy sinh học và 3 phương pháp in từ mực in sinh học đã được xây dựng và phát triển. Một số thử nghiệm đánh giá chất lượng và đặc tính sinh học của sản phẩm in đã được tiến hành và cho thấy tiềm năng ứng dụng của máy in 3D sinh học trong lĩnh vực kỹ thuật mô và y học tái tạo tại Việt Nam [8].
Một dự án khác cũng do Quỹ VinIF tài trợ là “Ứng dụng tế bào gốc MUSE trong tạo mạch máu nhân tạo bằng công nghệ in 3D sinh học không sử dụng khuôn” (GS.TS Nguyễn Thanh Liêm chủ nhiệm, Viện nghiên cứu Tế bào gốc và Công nghệ gen Vinmec chủ trì) tiếp cận theo hướng ứng dụng công nghệ in sinh học không dùng khuôn, qua đó các khối cầu từ tế bào gốc dây rốn được tạo hình và sắp xếp thành dạng mạch máu. Các thử nghiệm lâm sàng độc lập trên động vật đã được thử nghiệm và đạt được những kết quả có ý nghĩa [9].
Hay dự án “Phát triển công nghệ làm lành vết thương ngoài da sử dụng súng phun tế bào gốc và màng nano sinh học” (VinIF tài trợ, PGS.TS Nguyễn Hoàng Nam chủ nhiệm, Trường Đại học Khoa học Tự nhiên – Đại học Quốc gia Hà Nội chủ trì) phát triển công nghệ làm lành vết thương ngoài da sử dụng súng phun tế bào gốc cùng các sản phẩm từ tế bào gốc, chế phẩm nano, đồng thời sử dụng màng nano sinh học được phun bằng thiết bị electrospinning cầm tay để tạo lớp da nhân tạo giúp bảo vệ vết thương và hỗ trợ quá trình lành vết thương, giảm đau đớn và chi phí cho người bệnh [10].
Cũng theo hướng công nghệ in 3D trong truyền dẫn thuốc, dự án VINIF.2022.DA114 với chủ đề “Phát triển hệ đưa thuốc kéo dài tại dạ dày chứa levodopa và carbidopa sử dụng công nghệ in 3 chiều ứng dụng trong cá thể hóa điều trị bệnh Parkinson” (nhóm nghiên cứu của TS. Võ Quốc Ánh, Trường Đại học Dược Hà Nội) đã nghiên cứu sản xuất thuốc bằng công nghệ in 3D, là nền tảng công nghệ mới không thể thiếu trong bào chế thuốc cá nhân hóa, cho phép tạo ra các cấu trúc, dạng bào chế mới mà các nền tảng sản xuất dược phẩm hiện tại không thể làm được [11]. Dự án VINIF.2023.DA046 “Phát triển các hệ hydrogel tiên tiến trên nền polysacaride mang các liệu pháp sinh học, ứng dụng làm mực in 3D và vật liệu khung sinh học dạng tiêm trong điều trị vết thương mãn tính” (nhóm nghiên cứu của PGS.TS Trần Ngọc Quyển, Viện Khoa học Vật liệu Ứng dụng – Viện Hàn lâm Khoa học và Công nghệ Việt Nam) tập trung vào nghiên cứu và phát triển mực in sinh học mới, sử dụng hydrogel dạng tiêm được tạo ra từ các dẫn xuất polysaccharide nhạy cảm nhiệt. Các hydrogel này được nang hóa với hoạt chất phóng thích nitric oxide, thành phần kích thích sản xuất collagen từ tế bào tái tạo, và các hoạt chất tự nhiên có khả năng điều hòa viêm và kích thích tế bào gốc. Mục tiêu của dự án là tạo ra các vật liệu đa chức năng có hiệu quả cao trong việc điều trị các loại vết thương loét mãn tính, đồng thời giảm chi phí so với các sản phẩm thương mại đặc trị hiện có [12].
Dựa trên những tiến bộ đáng kể trong công nghệ in 3D áp dụng trong lĩnh vực kỹ thuật mô, y học tái tạo và truyền dẫn thuốc trong thời gian gần đây, Việt Nam đang mở ra cơ hội cho sự phát triển mạnh mẽ và sâu rộng hơn trong lĩnh vực này, giúp Việt Nam bắt kịp với sự tiến bộ nhanh chóng của thế giới, hướng tới việc tạo ra những sản phẩm ứng dụng có ý nghĩa lớn trong thực tiễn.
Khó khăn và thách thức
Mặc dù FDA đã công nhận một số sản phẩm của lĩnh vực kỹ thuật mô trong điều trị bệnh nhưng số lượng vẫn hạn chế so với nhu cầu. Một trong những thách thức lớn nhất là việc tạo ra các cấu trúc mô phức tạp với tính chất và chức năng tương tự như mô tự nhiên. Tính đa dạng và sự phức tạp của các loại mô trong cơ thể con người đòi hỏi sự chính xác và hiểu biết sâu sắc về quá trình sinh học và cơ học của chúng. Đồng thời, sự hình thành và phát triển của các mạch máu, sự cung cấp và trao đổi oxy cùng dưỡng chất, khả năng tương tác với tế bào và sự hỗ trợ cơ học trong các mô kỹ thuật cũng đặt ra những thách thức đáng kể [14].
Ngoài ra, việc điều chỉnh phản ứng miễn dịch của cơ thể đối với các cấu trúc mô được tạo ra cũng là một khía cạnh quan trọng. Mặc dù mô được tạo thành từ chính tế bào người bệnh cho phép giảm đáng kể các loại thải, một số tác nhân khác cần thiết cho quá trình tạo hình các mô kỹ thuật có thể có các tác động ít nhiều đến cơ thể. Hệ thống miễn dịch có thể nhận diện và phá hủy các cấu trúc không phù hợp hoặc lạ, dẫn đến sự thất bại của các phương pháp thử nghiệm. Bên cạnh đó, vấn đề về độ bền và tính ổn định của các cấu trúc mô được tạo ra cũng là một thách thức lớn: Mô thường phải chịu đựng nhiều áp lực và tác động môi trường trong cơ thể, do đó cần phải đảm bảo rằng chúng có thể duy trì chức năng trong thời gian dài mà không bị suy giảm trong quá trình tái tạo thành mô mới hoàn chỉnh.
Vẫn còn nhiều thách thức cần phải vượt qua, giai đoạn chuyển giao từ các kết quả nghiên cứu trong phòng thí nghiệm tới các thử nghiệm lâm sàng trên người và việc chuyển đổi thành sản phẩm thương mại vẫn đối mặt với nhiều khó khăn, tuy nhiên, sự tiến bộ trong lĩnh vực kỹ thuật mô và y học tái tạo đang thực sự mở ra những cơ hội mới, giúp từng bước cải thiện sức khỏe và chất lượng cuộc sống của con người.
Tác giả:
TS. Phùng Xuân Lan, Trường Cơ khí, Đại học Bách khoa Hà Nội
Tài liệu tham khảo
- Cao, Y.; Vacanti, J. P.; Paige, K. T.; Upton, J.; Vacanti, C. A. (1997). “Transplantation of chondrocytes utilizing a polymer-cell construct to produce tissue-engineered cartilage in the shape of a human ear”. Plastic and Reconstructive Surgery. 100 (2): 297–302, discussion 303–4.
- Shan Wong, Y., Yong Tay, C., Wen, F., S Venkatraman, S., & Poh Tan, L. (2012). Engineered polymeric biomaterials for tissue engineering. Current Tissue Engineering, 1(1), 41-53.
- Atala, A., Bauer, S. B., Soker, S., Yoo, J. J., & Retik, A. B. (2006). Tissue-engineered autologous bladders for patients needing cystoplasty. The lancet, 367(9518), 1241-1246
- Song, J. J., Guyette, J. P., Gilpin, S. E., Gonzalez, G., Vacanti, J. P., & Ott, H. C. (2013). Regeneration and experimental orthotopic transplantation of a bioengineered kidney. Nature medicine, 19(5), 646-651
- Surgeons Transplant 3-D-Printed Ear Made From Patient’s Own Cells https://www.smithsonianmag.com/smart-news/surgeons-transplant-3d-printed-ear-made-from-patients-own-cells-180980196/
- Parihar, A., Pandita, V., Kumar, A., Parihar, D. S., Puranik, N., Bajpai, T., & Khan, R. (2021). 3D printing: Advancement in biogenerative engineering to combat shortage of organs and bioapplicable materials. Regenerative Engineering and Translational Medicine, 1-27.
- Japanese researchers 3D print scaffold-free ‘Human mini-liver” https://3dprintingindustry.com/news/japanese-researchers-3d-print-scaffold-free-human-mini-liver-111759/
- Phung, L. X., Do, T., Tran, P., & Nguyen, T. K. (2022). Development of a fuzzy-AHP system to select the printing method for polycaprolactone (PCL)-based scaffolds. The International Journal of Advanced Manufacturing Technology, 121(9), 5971-5990.
- Dự án VINIF.2020.DA13, https://vinif.org/annual/vinif-2020-da13-thiet-ke-va-che-tao-may-in-sinh-hoc-3d-tich-hop-de-dat-nen-mong-cho-cac-nghien-cuu-cong-nghe-mo-tai-viet-nam/
- Dự án VINIF.2020.DA07, https://vinif.org/annual/vinif-2020-da07-ung-dung-te-bao-goc-muse-trong-tao-mach-mau-nhan-tao-bang-cong-nghe-in-3d-sinh-hoc-khong-su-dung-khuon/
- Dự án VINIF.2021.DA00193, https://vinif.org/annual/phat-trien-cong-nghe-lam-lanh-vet-thuong-ngoai-da-su-dng-sung-phun-te-bao-goc-va-mang-nano-sinh-hoc/
- Dự án VINIF.2022.DA00114, https://vinif.org/annual/vinif-2022-da00114-phat-trien-he-dua-thuoc-keo-dai-tai-da-day-chua-levodopa-va-carbidopa-su-dung-cong-nghe-in-3-chieu-ung-dung-trong-ca-the-hoa-dieu-tri-benh-parkinson/
- Dự án VINIF.2023.DA046, https://vinif.org/annual/vinif-2023-da046-phat-trien-cac-he-hydrogel-tien-tien-tren-nen-polysacaride-mang-cac-lieu-phap-sinh-hoc-ung-dung-lam-muc-in-3d-va-vat-lieu-khung-sinh-hoc-dang-tiem-trong-dieu-tri-vet-thuong-man-tin/
- Mabrouk, M., Beherei, H. H., & Das, D. B. (2020). Recent progress in the fabrication techniques of 3D scaffolds for tissue engineering. Materials Science and Engineering: C, 110, 110716.

